SIDA duce la.De ce se dezvoltă HIV (SIDA) în corpul uman
Definiție
Sindromul imunodeficienței dobândite (SIDA) este o combinație de infecții oportuniste (inclusiv pneumonie, meningită și encefalită de etiologie aspergiloasă, candidoză, criptococoză, citomegalie, infecție herpetică, nocardioză, strungiloidoză, toxoplasmoză, pneumonie, pneumonie, pneumonie, pneumonie, pneumonie, pneumonie, pneumonie, pneumonie, pneumonie). si neoplasme maligne . Infecția herpetică este însoțită de erupții cutanate extinse și prelungite pe piele și mucoase, candidoză - esofagită candidoză. În plus, se observă leucoencefalopatie multifocală progresivă, coccidioză sau histoplasmoză diseminată sau leziuni ale SNC cauzate de aceiași agenți patogeni, enterocolită cronică de criptosporidoză, sarcom Kaposi și limfom cerebral. Toate aceste boli apar de obicei pe fondul unei slăbiri accentuate a sistemului imunitar. Ele indică prezența unei boli subiacente severe care suprimă sistemul imunitar.
SIDA a fost identificat pentru prima dată în 1981 la homosexuali, iar deja la începutul anului 1983 a fost înregistrat la persoane din Haiti și țări africane, dependenți de droguri injectabile, primitori de sânge și componente ale acestuia, la sugari proveniți din mame cu risc, la parteneri sexuali heterosexuali de bolnavi de SIDA.
Cauze
Cele trei căi principale de transmitere a HIV sunt sexuale, perinatale și prin transfuzie de sânge sau componente ale acestuia.
Grupurile expuse riscului de a dezvolta infecția HIV și SIDA în Statele Unite includ, în primul rând, homosexualii, dependenții de droguri injectabile, hemofilii și nativii din Haiti. Se așteaptă o ușoară scădere a numărului de cazuri de SIDA în rândul homosexualilor, bărbaților bisexuali și consumatorilor de droguri injectabile, în timp ce incidența infecției cu HIV asociată infecției prin contacte sexuale heterosexuale continuă să crească. Riscul de a contracta HIV depinde de natura activității sexuale, de prezența altor ITS și de dependența de droguri injectabile.
Transmiterea HIV prin transfuzie de sânge și componente ale acestuia. Aproximativ 2% din cazurile de SIDA la adulți și 12% la copii sunt cauzate de infecție prin transfuzie de sânge integral sau componente celulare preparate din acesta, plasmă sau concentrate de factor de coagulare obținute de la donatori infectați cu HIV. Administrarea de imunoglobuline, albumină, fracții de proteine plasmatice și vaccinul împotriva hepatitei B nu este însoțită de un risc de transmitere a HIV. Din momentul infectării până la dezvoltarea SIDA în timpul transmiterii prin transfuzie a HIV, durează de obicei 4,5 ani. În prezent, tot sângele donat este testat pentru prezența anticorpilor HIV, toți donatorii sunt testați pentru infecția cu HIV și concentratele de factor de coagulare sunt încălzite. Determinarea anticorpilor folosind testul imunosorbent legat de enzime dă rezultate fals negative în 3% din cazuri, prin urmare, riscul de infecție este de 1:100.000-1:100.0000.
Calea parenterală de infecție. Probabilitatea de infectare atunci când un agent patogen intră în sânge depinde de doza infectantă. Când un număr mare de copii ale virusului intră în organism, riscul de infecție este foarte mare; când un număr mic de copii ale virusului intră în organism, riscul de infecție este scăzut.
Calea sexuală de infecție. Infecția cu HIV se transmite în primul rând prin contact sexual. Majoritatea bărbaților infectați cu HIV sunt homosexuali, dar rolul contactului sexual heterosexual în transmiterea infecției este în continuă creștere. În întreaga lume, 75% dintre infecții sunt asociate cu acestea. Riscul de infectare și răspândire a infecției crește semnificativ în prezența altor ITS (sifilis, herpes genital, chancroid, infecție cu chlamydia) și procese inflamatorii, precum și ulcerații ale tractului genital inferior, inclusiv colul uterin, și alte etiologii. Orice încălcare a integrității epiteliului devine o poartă către infecție sau un punct de intrare a virusului din fluxul sanguin în tractul genital. Se știe că probabilitatea de a contracta sifilis, gonoree și infecție cu chlamydia este mare chiar și cu un singur contact sexual, dar infecția cu HIV, evident, nu se transmite atât de ușor. Riscul de infecție în timpul actului sexual heterosexual crește în timpul menstruației, actului anal, sângerării în timpul actului sexual, concentrații mari de virus în sânge și un număr scăzut de limfocite CD4 la partenerul infectat cu HIV. Transmiterea virusului de la femeie la bărbat este mai puțin probabilă decât de la bărbat la femeie. Cu toate acestea, riscul ca bărbații să infecteze femeile de la femei crește în general pe măsură ce crește numărul femeilor bolnave. Dintre persoanele cu orientare sexuală heterosexuală, grupul cu cel mai mare risc este tinerii dependenți de droguri injectabile.
Calea perinatală de infecție. HIV se transmite de la mamă la făt transplacentar și prin inoculare sau ingerare de sânge și secreții din canalul de naștere în timpul nașterii. Transmiterea postnatală este posibilă și prin lapte matern. La o femeie bolnavă care a născut anterior un copil infectat, următorul copil poate fi sau nu infectat. Riscul de infectare cu HIV perinatală nu este clar stabilit.
SIDA este cauzată de un retrovirus numit virusul imunodeficienței umane (HIV). Constă dintr-un genom ARN înconjurat de un miez proteic și o înveliș de proteine și glicoproteine. Într-un stadiu incipient al infecției, apar anticorpi împotriva antigenelor proteinei de bază și a peptidei sale precursoare. Acești antigeni pot fi detectați prin test imunosorbent legat de enzime. Într-o analiză imunochimică cu transfer pe un suport solid, în serul persoanelor infectate sunt detectați anticorpi la glicoproteina și proteina învelișului virusului.
HIV afectează diferite părți ale sistemului imunitar, dar limfocitele CD4 sunt cele mai afectate. Virusul provoacă îmbătrânirea prematură și moartea acestora.
Simptome
Infecția cu HIV și SIDA provoacă simptome diferite. La câteva săptămâni după ce ați fost infectat cu HIV (Virusul Imunodeficienței Umane), este posibil să aveți simptome precum ganglioni limfatici umflați, oboseală, scăderea poftei de mâncare sau niciun simptom evident pentru a detecta infecția.
SIDA provoacă simptome precum pierderea severă în greutate și diaree prelungită. Practic, nu există simptome tipice ale SIDA. Cu toate acestea, sunt exprimate anumite semne caracteristice SIDA.
Semnele HIV și SIDA depind de stadiul bolii pacientului. Este important să se facă distincția între SIDA și infecțiile cu HIV: infecțiile cu HIV se manifestă ca o afecțiune asemănătoare gripei la scurt timp după infecție, de obicei asimptomatică. Cu toate acestea, ele duc la SIDA dacă pacientul are multe boli și este slăbit. sistemul imunitar.
Medicii disting trei stadii ale infecției cu HIV sau SIDA: stadiile A, B și C.
Diagnosticare
HIV nu este asemănător cu alți virusuri patogeni pentru oameni, astfel încât seropozitivitatea față de acesta este practic patognomonică pentru infecția cu HIV. Titrul de anticorpi din serul persoanelor infectate devine disponibil pentru determinare la 3-27 de săptămâni după infectare.
Ca test de masă pentru HIV, se utilizează în primul rând testul imunosorbant legat de enzime. Pentru aceasta, se utilizează un virus distrus inactivat sau fragmentele acestuia adsorbite în celulele matrițelor din plastic. Serul de testat într-o diluție sau alta este adăugat la aceste celule și apoi anticorpi la globuline umane legați de o anumită enzimă (de exemplu, peroxidază) și un substrat colorimetric (cromogen). Dacă în serul de testat există anticorpi împotriva HIV, aceștia sunt legați de antigenul adsorbit în celulele plăcii de plastic. În același timp, componentele rămase ale reacției se leagă, în urma cărora culoarea amestecului de reacție se schimbă. Modificarea densității sale optice este evaluată folosind spectrofotometrie.
Dacă rezultatul unui test imunosorbent legat de enzime este pozitiv, se efectuează o analiză imunochimică cu transfer pe un substrat solid pentru a confirma diagnosticul. În el, reactivul este un lizat al unui concentrat de virus sau limfocite infectate într-un gel de poliacrilamidă. Tipul de legare este determinat prin electroforeză. Gelul este plasat pe o foaie de nitroceluloză, o picătură de reactiv proteic este plasată pe o placă de gel și electroforeza se repetă. Serul de testat se aplică pe hârtie de nitroceluloză. Dacă anticorpii sunt prezenți în ser, ei leagă antigenul viral. Antigenul viral legat este detectat folosind anticorpi anti-globulină umană marcați cu iod radioactiv.
Testele serologice pentru HIV sunt indicate pentru toate ITS, în special pentru încălcări ale integrității epiteliului.
Prevenirea
Tratamentul infecției cu HIV are ca scop în primul rând întârzierea tranziției la SIDA cât mai mult posibil.
Tratamentul vizează apoi virusul HIV însuși. Un factor important este tratamentul bolilor tipice concomitente, cum ar fi pneumonia sau infecțiile intestinale.
Un stil de viață sănătos ajută la prevenirea slăbirii în continuare a sistemului imunitar. Mulți oameni care trăiesc cu HIV au nevoie să primească sprijin psihologic și să comunice cu alte persoane cu HIV.
Abordări farmacologice
Mai multe etape individuale în replicarea virusului HIV au fost bine studiate. Astfel, pot fi utilizate diverse medicamente care inhibă anumite procese de infecție celulară.
Terapia anti-HIV se mai numește și terapie antiretrovială foarte activă. Mai exact, această terapie constă din următoarele medicamente.
Care se caracterizează printr-o scădere critică a nivelului de limfocite CD4, în care diferite boli infecțioase și oncologice secundare devin ireversibile, adică tratamentul specific este ineficient. SIDA duce inevitabil la moarte nefericită.
În 2012, în Rusia au fost identificate peste 69 de mii de cazuri „proaspete” de infecție cu HIV, dintre care 20 de mii aveau o infecție HIV înregistrată, iar restul aveau un statut HIV pozitiv asimptomatic. Peste 800 de copii sub 17 ani au fost înregistrați printre cazurile noi. Datele pentru 2012 sunt cu 12% mai mari decât anul precedent. Numărul deceselor din cauza SIDA continuă să crească. În 2012, numărul lor a fost de 20.511 persoane, adică cu 11,5% mai mult decât în 2011.
Cauzele SIDA la om
Acest sindrom, ca și infecția cu HIV, este cauzat de virusul imunodeficienței umane (mai multe tipuri), care poate fi citit mai detaliat în articolul: „Infecția cu HIV”. HIV este un virus ARN. O caracteristică a efectului patogen al HIV este capacitatea de a infecta celulele imune care au anumiți receptori pe suprafața lor (CD4) - acestea sunt limfocitele T, macrofagele și celulele dendritice. Infectând o celulă, HIV provoacă moartea acesteia. Rezultatul natural al înmulțirii HIV este dezvoltarea imunodeficienței severe – SIDA.
Sursa SIDA este o persoană care devine deja infectată perioadă incubație(perioada de la momentul infectării până la apariția simptomelor clinice), perioada infecțioasă continuă în stadiul febril al infecției cu HIV, stadiul latent al bolilor secundare. Pacientul eliberează cea mai mare cantitate de virus cu toate mediile biologice tocmai în stadiul SIDA (etapa terminală).
Infecția cu HIV este o boală de contact cu sângele, adică infecția are loc prin sânge, dar virusul poate fi izolat și din secrețiile colului uterin, lichid seminal, lichid cefalorahidian, urină, salivă, lacrimi etc. Conținutul HIV în secreții depinde de gradul de încărcare virală din organismul pacientului.
Există trei mecanisme principale de transmisie:
1) Sexual (0,1% din infecție cu un singur contact vaginalși 1% - cu anal, dar dacă există contact regulat, procentul de infecție crește semnificativ). Comportamentul sexual dezinhibat fără utilizarea barierei de protecție (prezervative) prezintă un risc semnificativ de infecție.
2) Injecții parenterale (intravenoase, intramusculare) și transfuzii de sânge infectat (risc de infecție cu consumul intravenos) substanțe narcotice aproximativ 30%, cu transfuzie de sânge infectat - până la 90%).
3) Transplacentar (de la mamă la făt), în care riscul de infectare a copilului ajunge până la 30%. De asemenea, este posibilă transmiterea HIV în timpul nașterii și alăptării.
Susceptibilitatea la HIV este destul de mare. În populația feminină, se credea anterior că riscul este ridicat în rândul femeilor care oferă servicii sexuale. În prezent, HIV este depistat cu o anumită frecvență în rândul soțiilor pacienților cu HIV și ale consumatorilor de droguri care neglijează protecția în timpul relațiilor sexuale.
Videoclip despre ce teste HIV trebuie să faceți și de ce:
Modificări ale sistemului imunitar uman în timpul etapei SIDA
Acest sindrom se dezvoltă atunci când numărul de limfocite CD4 scade la mai puțin de 200 de celule în 1 μl (sau mai puțin de 0,2 la 109/l). Cursul bolii devine ireversibil atunci când scade sub 50 de celule în 1 µl. Acestea sunt tulburări profunde ale imunității corpului uman, în care nu există capacitatea de a rezista bolilor secundare. Adică principala barieră de protecție a fost distrusă.
Dependența stadiilor HIV de limfocitele CD4
Simptomele SIDA la oameni
Manifestările stadiului SIDA sunt de obicei precedate de semne ale dezvoltării infecției cu HIV și, ca și primele simptome ale HIV, sunt foarte diverse. Acestea pot fi diferite infecții infecțioase bacteriene, virale, fungice, neoplasme maligne. Caracteristica lor distinctivă este progresia rapidă cu dezvoltarea formelor generalizate (adică cu afectarea multor organe și sisteme), precum și eficacitatea scăzută a tratamentului.
Sunt sigure boli oportuniste caracteristice SIDA:
1) Candidoza esofagului, traheei, bronhiilor, plămânilor (provocată de ciuperci din genul Candida - reprezentanți ai florei normale a mucoaselor, dar care capătă un curs agresiv în timpul SIDA)
2) Criptococoză extrapulmonară (provocată de criptococi cu ciuperci capsulare asemănătoare drojdiei, care nu sunt capabili să infecteze o persoană sănătoasă, iar în caz de SIDA se observă forme severe de leziuni sistem nervos, piele, plămâni).
3) Criptosporidioza (boală protozoară cu afectare a tractului digestiv și dezvoltarea diareei severe).
4) Infecția cu citomegalovirus cu afectare a ficatului, splinei, sistemului limfatic, sistemului nervos central (herpesvirusul de tip 4 într-un organism puternic imunologic provoacă o formă latentă - asimptomatică; în SIDA, modificările sunt de natură generalizată agresivă).
5) Infecție herpetică cauzată de virusul herpes simplex în forma sa răspândită și afectarea organelor interne (bronșită, pneumonie, esovagita).
6) Sarcomul Kaposi (o tumoare malignă sistemică cauzată de herpesvirus tip 8, care apare pe piele și pe organele interne - țesutul osos, tract gastrointestinal, sistemul nervos și altele).
7) Limfom cerebral primar
8) Pneumonie interstițială limfoidă
9) Micobacterioza (inclusiv tuberculoza), dobândind caracterul unor forme diseminate sau răspândite cu afectare a organelor interne (plămâni, piele, sistem limfatic, țesut osos)
10) Pneumonie cu pneumocystis (cauzată de pneumocystis și caracterizată prin leziuni pulmonare severe cu evoluție persistentă)
11) Toxoplasmoza sistemului nervos central (toxoplasma - microorganisme intracelulare - provoacă forme latente sau asimptomatice la oamenii sănătoși; în SIDA, aceasta este afectarea sistemului nervos central cu dezvoltarea meningoencefalitei și a altor manifestări).
12) Leucoencefalopatie multifocală progresivă.
Manifestările acestui stadiu al infecției cu HIV sunt diverse și depind de complexul de boli care se dezvoltă la un anumit moment în timp la un anumit pacient. Acestea pot fi infecții virale mixte (de exemplu, citomegalovirus și infecții herpetice cauzate de virusul herpes simplex), este posibilă dezvoltarea unei infecții fungice sistemice pe fondul micobacteriozei severe, aceasta poate fi apariția sarcomului Kaposi în tânăr pe fondul hepatitei cronice și pneumoniei de diverse etiologii.
Caracteristicile stadiului SIDA sunt, desigur, severitatea bolilor secundare care au apărut, cursul persistent (adică lipsa efectului asupra tratamentului specific care se efectuează), progresia bolii (adică adăugarea de simptome noi, care agravează starea pacientului) și, în cele din urmă, ireversibilitatea simptomelor.
Manifestări neinfecțioase ale SIDA
1) Epuizarea sau cașexia pacienților (scăderea critică a greutății corporale cu mai mult de 10-15% față de cea inițială). De obicei, pierderea în greutate este însoțită de mișcări intestinale cronice de până la 2-3 sau de mai multe ori pe zi. Cauza epuizării sunt infecțiile oportuniste persistente care provoacă pierderea poftei de mâncare și absorbția afectată în intestine.
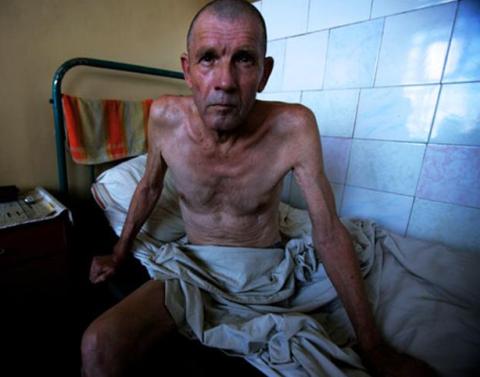
Cașexia
2) Polineuropatie periferică (durere severă la nivelul membrelor, agravată de statul în picioare, mers și alte mișcări).
3) Demența (cauza – efectul neurotoxic al virusului). Se manifestă prin lentoare, neatenție, tulburări de memorie, răspuns lent, apatie, dificultăți de concentrare, pasivitate și distanță a pacientului. Se dezvoltă în 10-15% din cazuri.
4) Cardiomiopatie (cauza afectării miocardice focale) - slăbiciune a activității cardiace, dificultăți de respirație în timpul activității fizice, durere, tulburări de ritm.
5) Mielopatia (lezarea măduvei spinării) se manifestă prin parapareza spastică a membrelor, care se manifestă prin tulburări de mers, slăbiciune la nivelul membrelor, incapacitatea de a efectua mișcări normale și posibilă disfuncție a micțiunii.
6) Limfom non-Hodgin (mărirea nedureroasă a ganglionilor limfatici din diferite grupuri).
Rezultatul letal poate apărea în caz de leziuni severe ale organelor vitale
(plămâni, creier etc.), tulburări și complicații circulatorii. Stadiul SIDA durează de la 1 la 3 ani.
Diagnosticul stadiului SIDA în infecția cu HIV
1) Diagnosticul clinic și epidemiologic. Aproape toți pacienții care ajung în stadiul de SIDA sunt înregistrați la Centrele SIDA regionale și sunt supuși unor examinări medicale regulate. Date epidemiologice privind infecția cu HIV au fost deja colectate. Apariția diferitelor infecții oportuniste cu o evoluție severă ne permite să suspectăm această etapă și să examinăm în continuare pacientul.
2) Diagnosticare de laborator.
- specific – scăderea nivelului de limfocite CD4 la 50 de celule per μl; creșterea încărcăturii virale;
- criterii specifice de laborator pentru o anumită infecție (sânge și alte fluide biologice pentru antigeni și anticorpi, diagnosticare PCR);
- date generale de laborator (sânge, urină, analize biochimice).
- diagnosticarea instrumentală a leziunilor anumitor organe și sisteme (ecografie, raze X, RMN).
A. Măsuri organizatorice și de rutină– crearea unui regim de protecţie. Toți pacienții aflați în stadiul de SIDA sunt supuși spitalizării obligatorii în spitalele speciale din Centrele SIDA sau în spitalele de boli infecțioase. Repausul la pat și alimentația adecvată sunt indicate.
 B. Tratament medicamentos
. Include:
B. Tratament medicamentos
. Include:
1) Terapie antiretrovirală - ART (care vizează suprimarea replicării HIV) Exemple de medicamente: azidotimidină, zidovudină, zalcitabină, didanozină, saquinavir, nevirapină, lamivudină și multe altele. Medicamentele pot fi prescrise în combinații care sunt determinate numai de un medic în funcție de încărcătura virală a pacientului și de severitatea imunodeficienței. Indicația pentru ART este o scădere a limfocitelor CD4 sub 350 de celule per μl. Când numărul lor se apropie de 50 de celule/µl, terapia este efectuată continuu.
2) Chimioprevenirea bolilor oportuniste secundare
Pentru candidoză și criptococoză, medicamente antifungice (nistatina,
fluconazol, amfotericină B, izoconazol, ketoconazol). Pentru toxoplasmoză, este prescris un regim combinat de pirimetamina, sulfadimezină și folinat de calciu. Pentru infecția cu herpes se folosesc medicamente antivirale (aciclovir, famciclovir, valaciclovir). Infecția cu citomegalovirus în SIDA necesită administrarea unei forme parenterale de ganciclovir - cymevene sau foscarnet dacă există contraindicații pentru ganciclovir. Apariția sarcomului Kaposi necesită includerea unor medicamente specifice în regimul de tratament (prospidină, vincristină, vinblastină, etoposidă). Pentru tuberculoză, ART include medicamente din regimul standard de tratament pentru această boală (izoniozide și altele).
Pentru pneumocistoză, sunt prescrise Biseptol și Bactrim.
3) Terapia sindromică (în funcție de severitatea și manifestările sindroamelor bolii)
Prevenirea stadiului SIDA în infecția cu HIV
Prevenirea apariției SIDA depinde în mare măsură de conștiința pacientului însuși. O vizită în timp util la un medic de încredere la Centrul SIDA cu donarea regulată de sânge pentru încărcătura virală și imunogramă, precum și diagnosticarea în timp util a bolilor oportuniste facilitează foarte mult această sarcină. O scădere a numărului de limfocite CD4 sub 350 celule/μl este o indicație pentru terapia antiretrovială foarte activă (HAART). În același timp, medicul curant prescrie cursuri preventive cu medicamente specifice pentru prevenirea infecțiilor oportuniste secundare.
Medicul boli infecțioase N.I. Bykova
Un pic de terminologie
„Pentru a înțelege subiectul, trebuie să definiți terminologia.”
F. Bacon.
Anticorpi, denumite imunoglobuline- Acestea sunt molecule de natură proteică. Ele sunt sintetizate în organism (în mod normal) după ce un antigen este introdus în organism. Anticorpii se leagă de antigen și îl neutralizează.
Antigene- molecule mari (macromolecule) care pot stimula sinteza anticorpilor in organism si se pot lega de acestia.
Celulele sistemului imunitar- există o mulțime de celule care într-un fel sau altul participă la reacțiile imune, principalele sunt macrofagele și limfocitele (limfocitele T și limfocitele B). Limfocitele T sunt în principal responsabile pentru imunitatea celulară (adică rezistența organismului la infecție se realizează în principal datorită muncii celulelor, aceste celule distrug microorganismele sau celulele afectate ale corpului însuși - de ce sunt necesare, aceasta este o sursă de infecţie). Limfocitele B sunt responsabile pentru imunitatea umorală, adică produc anticorpi. Aș dori să observ imediat că nu există imunitatea pur celulară sau pur umorală; ea este întotdeauna mixtă (predomină un tip sau altul). În plus, limfocitele B nu pot funcționa dacă nu sunt ajutate de limfocitele T (unele dintre ele se numesc „ajutoare”, adică ajutoare).
infecție cu HIV
„Mâine cineva se va trezi în pat și își va da seama că este bolnav în stadiu terminal.”
V. Tsoi.
„Infecția cu HIV este o boală gravă și de lungă durată, caracterizată prin deteriorarea celulelor imunitare sisteme umane, împotriva cărora nu au fost încă dezvoltate metode de tratament eficiente și mijloace de prevenire specifice (vaccinuri).
M.V. Galina.
În această boală, imunitatea afectată nu este congenitală, ci este asociată cu prezența unui anumit set de proprietăți ale agentului patogen - infecția cu HIV, deși în literatura populară, în legătură cu boala cauzată de aceasta, conceptul de SIDA ( sindromul imunodeficienței dobândite) se întâlnește mai des.
HIV este un virus ARN aparținând familiei de retrovirusuri, o subfamilie de lentivirusuri (virusuri lente). În prezent, sunt cunoscute două tipuri de virus - HIV-1 și HIV-2, acesta din urmă se găsește în principal în Africa de Vest. HIV-1 și HIV-2 au efecte limfotrope (acționează asupra limfocitelor) și citopatice (care provoacă moartea celulelor) și diferă prin caracteristici structurale și antigenice. Intrând în corpul uman, HIV duce la o scădere a numărului de celule T CD4+ și astfel slăbește activitatea citotoxică a limfocitelor T CD8+, care în mod normal distrug celulele infectate cu virusul.
Ca urmare, se pierde controlul asupra infecțiilor fungice, protozoare și a altor infecții care intră în organism, precum și asupra celulelor maligne. În același timp, apare o disfuncție a limfocitelor B, ceea ce duce la o slăbire a capacității acestora de a produce anticorpi specifici. Numărul complexelor imune circulante crește, apar anticorpi la limfocite, ceea ce reduce și mai mult numărul de limfocite T CD4+. Au loc procese autoimune (adică sunt produși anticorpi la proteinele proprii ale corpului).
ÎN Federația Rusă Clasificarea cea mai convenabilă a infecțiilor cu HIV este propusă de V. I. Pokrovsky (1989). În termeni generali, principalele etape ale dezvoltării HIV în organismul uman pot fi reprezentate astfel: stadiul de incubație, manifestări primare, boli secundare, stadiu terminal.
Etapa de incubație (etapa 1) dureaza din momentul infectarii pana cand organismul reactioneaza sub forma manifestarilor clinice ale infectiei acute si/sau producerii de anticorpi (de la 3 saptamani la 3 luni, dar in cazuri izolate poate dura pana la un an).
La randul lui stadiul manifestărilor primare (stadiul 2) are un set suplimentar de caracteristici: infecție acută (2 "A"), infecție asimptomatică (2 "B"), limfadenopatie generalizată persistentă (mărirea a cel puțin doi ganglioni limfatici în două grupe diferite, excluzând ganglionii inghinali, la adulți până la un dimensiune mai mare de 1 cm , la copii - mai mult de 0,5 cm în diametru, persistând cel puțin 3 luni) (2 "B").
În timpul etapei de infecție acută, se observă adesea o scădere tranzitorie a nivelului de limfocite T CD4+, care este uneori însoțită de dezvoltarea manifestărilor clinice ale bolilor secundare (candidoză, infecție herpetică). Aceste manifestări, de regulă, sunt ușoare, de scurtă durată și răspund bine la terapie (tratament). De obicei, durata etapei
infecția acută durează 2-3 săptămâni, după care boala trece într-una din celelalte două faze ale stadiului manifestărilor primare - infecție asimptomatică (caracterizată prin absența oricăror manifestări clinice ale bolii) sau limfadenopatie generalizată persistentă.
Pe măsură ce boala progresează, pacienții încep să dezvolte simptome clinice care indică o deteriorare adâncă a sistemului imunitar, care caracterizează tranziția infecției cu HIV la stadiul bolilor secundare (stadiul 3).
Stadiul 3 „A” începe de obicei să se dezvolte la 3-5 ani după infecție. Se caracterizează prin leziuni bacteriene, fungice și virale ale membranelor mucoase și ale pielii și boli inflamatorii ale tractului respirator superior. În stadiul 3 „B” (5-7 ani de la momentul infecției), leziunile cutanate sunt de natură mai profundă și tind să fie prelungite. Etapa 3 „B” (după 7-10 ani) se caracterizează prin dezvoltarea unor boli secundare grave, care pun viața în pericol, natura lor generalizată (generală) și afectarea sistemului nervos central.
În etapa terminală (finală) (etapa 4) Infecțiile cu HIV și afectarea organelor și sistemelor la pacienți sunt ireversibile, o boală o înlocuiește pe alta. Chiar și terapia adecvată pentru bolile secundare este ineficientă, iar pacientul moare în câteva luni. Perioadele de timp date pentru dezvoltarea stadiului bolii sunt medii. În unele cazuri, boala se dezvoltă mai repede și după 2-3 ani intră în stadiul terminal.
Diagnosticul de SIDA - sindrom de imunodeficiență dobândită se pune unui pacient cu infecție HIV atunci când dezvoltă boli indicative SIDA aprobate de clasificarea OMS (1994) (sarcom Kaposi, limfoame, sindrom de emaciare, encefalopatie HIV etc.).
Infecţie
Sursa infecției cu HIV sunt oamenii. HIV la om poate fi izolat din lichidul seminal, secrețiile cervicale, limfocite, plasma sanguină, lichidul cefalorahidian, lacrimi, saliva, urină și laptele matern, dar concentrația virusului în ele este diferită. Cele care sunt cu adevărat infecțioase sunt sperma, sângele și secrețiile cervicale.
Este doar trei moduri de transmitere HIV de la o persoană la alta. Prima cale este sexual. Contactele sexuale pot fi efectuate într-o mare varietate de moduri, unele tipuri de act sexual adesea, în timp ce altele, dimpotrivă, duc extrem de rar la infecție. Al doilea se realizează prin injectare sau transfuzie de sânge infectat cu HIVși produsele sale; la contactul cu țesuturi sau organe infectate cu HIV; atunci când se utilizează în mod repetat instrumente destinate injectării medicamente, inclusiv administrarea intravenoasă de medicamente. A treia cale de transmitere a HIV este de la o mamă infectată la copilul ei în timpul sarcinii, trecerea canalului de naștere și în timpul alăptării.
Probabilitatea transmiterii HIV prin căile de mai sus nu este aceeași. Astfel, transfuzia de sânge infectat sau de produsele acestuia duce aproape întotdeauna la dezvoltarea infecției cu HIV la primitor - probabilitatea de infectare depășește 90%. Probabilitatea de transmitere a virusului de la mamă la copil este de aproximativ 30%; cu un singur contact sexual vaginal - 0,1%, anal - 1,0%.
La administrarea intravenoasă de medicamente este de 30%. Probabilitatea de infecție atunci când se primește îngrijiri medicale cu încălcarea integrității pielii și a membranelor mucoase este de 0,3%. În ciuda faptului că la un singur act sexual probabilitatea de infecție este scăzută, calea sexuală este dominantă. Ratele ridicate se datorează unui număr de factori care contribuie la creșterea eficienței transmiterii virusului în timpul contactului sexual și anume: prezența bolilor cu transmitere sexuală la o persoană; prezența bolilor inflamatorii cronice ale organelor genitale; prezența microtraumelor organelor genitale; schimbarea frecventă a partenerilor sexuali; lipsa echipamentului de protectie.
Pe baza celor de mai sus, putem aborda conceptul de comportament riscant care duce la infectarea cu HIV, care înlocuiește în prezent conceptul de grupuri de risc (prostituate, homosexuali etc.).
1. Comportament sexual riscant. Neutilizarea echipamentului de protecție în timpul sexului anal, vaginal și oral este periculoasă. Dar dacă luăm în considerare aceste trei tipuri de relații sexuale, atunci trebuie să știți că contactul anal este cel mai periculos, urmat de contactul vaginal și apoi oral din punct de vedere al riscului. Schimbarea frecventă a partenerilor sexuali crește probabilitatea contactului cu o persoană infectată cu HIV și poate duce, de asemenea, la contractarea bolilor cu transmitere sexuală, care, la rândul lor, crește probabilitatea de a se infecta cu HIV.
2. Risc de infectare cu HIV prin consumul de droguri intravenos. În medie, schimbul și utilizarea unică a instrumentelor contaminate destinate injectării drogurilor este asociată cu un risc mai mare de transmitere a HIV comparativ cu contactul sexual unic cu o persoană infectată cu HIV și este de aproximativ 30%, dar gradul de pericol este strâns legată de volumul de sânge transmis în acest mod.
Urmele virusului în salivă nu înseamnă deloc că este posibilă infecția printr-un sărut. La urma urmei, nu intră în sânge în niciun fel. Doar dacă numai cu o mușcătură... și apoi teoretic. Practic nu există precedente pentru o astfel de cale de transmitere a virusului. Există un caz cunoscut în care o persoană bolnavă mintal infectată cu HIV a mușcat 30 de lucrători medicali, iar niciunul dintre ei nu s-a infectat. Prin urmare, sărutul nu poate fi clasificat ca o acțiune periculoasă în ceea ce privește transmiterea virusului.
Și țânțarii, puricii, ploșnițele și alte insecte care suge sânge sunt complet sigure. Dacă ar fi fost capabili să transmită HIV, omenirea s-ar fi stins cu mult timp în urmă. Și statisticile afirmă cu încredere că, chiar și în acele regiuni în care există o abundență de astfel de insecte, nimeni nu a primit virusul decât printr-o transfuzie de sânge, injecție sau act sexual. Deși structura virusului este foarte complexă, este foarte sensibil la influențele chimice și fizice.
La suprafața pielii, HIV este distrus rapid sub influența enzimelor și bacteriilor protectoare ale organismului. Este distrus rapid prin încălzire peste 57°C și aproape instantaneu ucis prin fierbere. Nu poate rezista în niciun fel efectelor alcoolului, acetonei, eterului și altor dezinfectanți simpli utilizați lucrătorii medicali. Un alt lucru este neglijența unora dintre ei, când neglijează chiar și cele mai elementare metode de igienizare a sculelor.
Din păcate, chiar și seringile de unică folosință, care acum sunt din abundență peste tot, pot fi folosite de mai multe ori. În acest sens, se pune problema aprovizionării instituțiilor medicale (ca pe vremea lor cu seringi de unică folosință) cu injectoare fără ac (pistoale). Au fost create pentru a face vaccinurile și injecțiile sigure: este imposibil să transmiteți HIV în acest fel.
SIDA a fost inventat de oameni de știință
L-am rugat pe imunologul clinician ilya-yu, gazda buletinului informativ „Medicina pentru dumii și nu chiar”, să comenteze articolul:
Personal, atitudinea mea față de articol. Oamenii s-au săturat de boli, s-au săturat de medici... își doresc un miracol, ca să vină la medic și să primească imediat un diagnostic și un tratament cu o recuperare 100%. Și iată un astfel de articol... toți medicii sunt așa și așa... și nu este nevoie să fim tratați tradițional pentru SIDA, pentru că recuperarea nu se produce ca atare (ceea ce este adevărat, nu există scăpare), ci aici este o teorie nouă. Se dovedește că stresul oxidativ este de vină și totul se dovedește a fi simplu. Iar oamenii, disperați de medicina tradițională, se grăbesc să fie tratați fără să știe cum. Nu te poți grăbi spre asemenea extreme. Mai simplu spus, în ciuda unor puncte pozitive destul de semnificative... articolul conține un anumit număr de erori... pe care omul obișnuit nu le va observa... și, după părerea mea, promovarea unui tratament destul de periculos. Terapia cu antioxidanti este foarte buna si promitatoare, dar nu va inlocui terapia antivirala si, in opinia mea, poate fi folosita doar ca supliment.
Comentarii la articol:
„SIDA A FOST INVENTAT DE OAMENII DE ȘTIINȚĂ Pasiunea în timpul ciumei secolului al XX-lea”
Susținătorii teoriei „HIV este cauza SIDA” nu o pot susține cu dovezi științifice, dar resping ipoteze alternative, promovând astfel tratamentul medicamentos care pune viața în pericol”.
Tratamentul pentru infecția cu HIV nu pune viața în pericol mai mult decât infecția cu HIV în sine. În prezent, întreaga gamă de măsuri terapeutice vizează doar prelungirea vieții și îmbunătățirea stării pacientului. Nu cunosc vreun remediu pentru infecția cu HIV. Acest set de măsuri terapeutice poate fi împărțit în:
1. Terapia etiotropă: include utilizarea medicamentelor care acționează asupra virusului - zidovudină, foscarnet, ribavirină, aciclovir. Acestea reduc „reproducția” virusului. Vreun nume cunoscut? Ribavirina este utilizată pentru a trata gripa, iar vidarabina și aciclovirul sunt folosite pentru a trata infecțiile cu herpes. Efecte secundare, desigur, există, ca orice medicament. Practic, acestea sunt reacții alergice, tulburări dispeptice (greață, diaree), cu administrare intravenoasă și administrare orală - disfuncție hepatică (aciclovir) (creșterea ureei, bilirubinei în sânge), tulburări hematopoietice (zidovudină). Ultimele două efecte secundare sunt destul de grave, mai ales în cazul utilizării pe termen lung a medicamentelor.
2. Terapia patogenetică: include medicamente imunostimulatoare și imunoînlocuitoare, adică medicamente care vizează corectarea Sindromului de Imunodeficiență Dobândită. Aceștia sunt regulatori naturali ai reacțiilor imune: hormonii timusului, interleukinele, interferonul și medicamentele sintetice.
3. Terapia simptomatică are ca scop combaterea infecției. Un pacient cu infecție HIV a dezvoltat SIDA. Toți microbii (toți și diverși) atacă organismul cu un sistem imunitar slăbit. Orice „răceală” la un astfel de pacient se termină foarte serios (ceva de genul pneumoniei), iar ciupercile candida își au reședința în gură (afte, cu alte cuvinte). De ce să nu tratezi toate astea?
"Prețul concepțiilor greșite este de miliarde de dolari. Judecata că infecția cu HIV și SIDA sunt contagioase și cu transmitere sexuală se bazează doar pe o anumită legătură între anticorpi, a căror existență este cauzată de un retrovirus. Acest lucru pare să fie confirmat de anumite boli. într-un anumit grup de risc.Dar mai mult „De zece ani, în reviste științifice apar publicații care infirmă această teorie. În cea mai mare parte, ele aparțin americanului Peter Duesberg, precum și Eleni Papadopoulos-Eleopoulos și colegilor ei din Australia”.
SIDA nu poate fi contagioasă pentru că nu este o infecție. Acesta este un sindrom. SIDA apare ca urmare a dezvoltării infecției cu HIV (la un anumit stadiu). În același timp, nu numai infecția cu HIV poate duce la dezvoltarea acestui sindrom. Și infecția cu HIV este contagioasă prin definiție (este o infecție). Dacă autorul unui articol este derutat de o terminologie atât de simplă, atunci aș pune la îndoială seriozitatea articolului său. Referitor la anticorpi. Cea mai de încredere dovadă că infecția cu HIV duce la SIDA este efectuarea unui experiment pe voluntari, prelevarea sângelui de la persoane infectate și injectarea acestuia în voluntari (sau mai bine zis, sperma).
Și apoi vezi dacă dezvoltă SIDA. Dacă autorul articolului este încrezător că are dreptate, el poate efectua un astfel de experiment pe sine. Aceasta este, desigur, o glumă. Un astfel de experiment nu poate fi realizat. Din câte știu, există o anumită legătură: în 99,99999% din cazuri, atunci când este infectat cu acest retrovirus, SIDA apare după un anumit timp. Mi se pare că acestea sunt dovezi suficiente pentru tratament, mai ales că boala este atât de gravă.
„Pentru a dezvolta un test HIV în 1988, Institutul Național de Sănătate din SUA a invitat laureatul Nobel pentru chimie, dr. Kary Mullis, care a făcut o concluzie neașteptată pentru mulți: „Întreaga campanie împotriva bolii numită Moartea Neagră a secolului XX a fost construită. pe o ipoteză care a venit de nicăieri, care contrazice atât bunul simț, cât și științific.” Un deceniu mai târziu, Mullis a explicat: „Am înțeles de ce a fost atât de dificil să găsesc un loc de muncă care să lege HIV și SIDA. Pur și simplu nu au existat.” SIDA, contrar tuturor previziunilor, nu a reușit niciodată să depășească limitele grupurilor de risc inițiale: printre heterosexualii și prostituații occidentali care nu consumă droguri, nu există încă nicio epidemie observată până în prezent. este principalul lucru care îi face pe oamenii de știință să se gândească la legitimitatea punctului tradițional „Concepțiile greșite sunt prea scumpe. Teoria HIV a consumat deja miliarde de dolari și o cantitate uriașă de energie de cercetare de la mii de oameni de știință din întreaga lume. Dar nu a economisit. o singură viață”.
În prezent, în lume există aproximativ trei milioane de femei infectate cu HIV. A existat și continuă să existe o neînțelegere gravă a modului în care epidemia HIV îi afectează. Programele naționale de prevenire a HIV/SIDA din multe țări identifică în general femeile care oferă servicii sexuale profesionale ca grup de risc. Cu toate acestea, în mod paradoxal, marea majoritate a femeilor sunt soții care se confruntă cu un risc crescut de infecție de la soți, neglijează prezervativele și au prea multă încredere în soții lor. Chiar și gospodinele sunt acum considerate grupuri de risc, deoarece devin tot mai mult victime ale soților lor promiscui sau dependenți de droguri.
Cercetările efectuate în Mexic au arătat că doar 0,8% din total cazuri cunoscute SIDA a fost găsit la persoanele care furnizează servicii sexuale profesionale, iar 9% la gospodinele căsătorite. Date similare pot fi obținute în alte țări, atât dezvoltate, cât și în curs de dezvoltare. Pe măsură ce epidemia crește, raportul dintre numărul de soții și numărul total de femei infectate crește, iar proporția celor infectați în timpul procedurilor medicale și în timpul prestării de servicii sexuale scade. Bolile ovarelor, uterului, colului uterin, vaginului și labiilor sunt plângeri foarte frecvente în rândul femeilor infectate cu HIV. Adesea, astfel de plângeri sunt primele manifestări ale infecției cu HIV.
Epidemiologul G.Yu. Pankova. - În acest moment, „activitățile de cercetare” au prelungit viața multor oameni, iar succesul este o chestiune de viitor.
„Lucrurile vechi bine uitate În primii câțiva ani ai erei SIDA, marcați de descoperirea HIV, totul părea clar despre boală. Erau vremuri când simptomele bolilor rare înainte au început să apară tot mai mult în rândul tinerilor homosexuali promiscui sexual. în câteva orașe mari americane.De exemplu, o formă fatală de sarcom Kaposi (cancer de piele) și pneumonie Pneumocystis.S-a sugerat că există un fel de microorganism transmis prin promiscuitate și schimbul de seringi cu medicamente.Deși era binecunoscut. în 1981 că suprimarea imună poate fi cauzată de o varietate de motive. Organismul este afectat distructiv de boli, droguri, toxine, medicamente, atât de răspândite în cercul homosexualilor și dependenților de droguri care a înflorit la sfârșitul anilor '70."
Nimeni nu neagă acest lucru, dar nu am auzit că toate cele de mai sus cauzează o imunodeficiență atât de pronunțată ca în cazul infecției cu HIV.
„Nu este de mirare că în 1981 această „nouă” boală a fost numită „cancer gay”. Unele dintre aceste boli au fost găsite la dependenți de droguri și la hemofili cu mult înainte de era SIDA. Ceea ce era nou a fost că au început să se răspândească cu o viteză enormă. "
Sarcomul Kaposi apare cel mai adesea la următoarele grupuri de oameni:
1. La persoanele infectate cu HIV.
2. La persoanele infectate cu virusul leucemiei cu celule T umane.
3. La persoanele cu predispoziție genetică. Printre națiunile cu predispoziție la sarcomul lui Kaposi se numără evreii, italienii și negrii bantu (Congo).
4. Boala apare mai des la bărbați decât la femei (9:1)
5. La persoanele cu imunodeficiență.
Astfel, conform literaturii pe care am citit-o (acest paragraf este preluat de la Harrison), toxicomanii și hemofilii nu sunt incluși aici.
"A fost creditat cu crima. Odată cu începutul erei triste, a coincis o descoperire științifică: au învățat să clasifice și să numere diferite tipuri de globule albe - limfocite. Au observat imediat că unor bolnavi de SIDA le lipsesc celulele de tip T-4 - ajutor. celule.S-a decis imediat (fără dovezi convingătoare) că sunt uciși de un extraterestru care este capabil să recunoască acest tip particular de celulă.Acesta a devenit o trăsătură distinctivă a SIDA și o măsură a imunodeficienței.Moartea celulelor T-4. iar contagiozitatea SIDA a dat motive să credem că a fost cauzată de un fel de microorganism”.
Virusul imunodeficienței umane interacționează cu toate celulele care au receptorul CD4 - limfocite T, monocite, macrofage și celule înrudite. Virusul are un receptor cu care interacționează cu receptorul CD4. Acestea sunt deja fapte. Aceasta nu este doar o presupunere.
„În anii 1970, dr. Robert Gallo (co-descoperitor al virusului SIDA) și colegii săi au descoperit trei retrovirusuri umane. Adică microorganisme care transferă informații nu în modul obișnuit - de la ADN la ARN, ci în sens invers - de la ARN la ADN S-a remarcat faptul că două retrovirusuri „demonstrează un interes” pentru limfocitele T-4. Acest lucru i-a determinat pe Donald Francis, Gallo și alți oameni de știință la concluzia că un virus similar ucide celulele T-4 ale pacienților cu SIDA. Și când această boală a fost descoperită la non-homosexuali, interesul pentru SIDA a reaprins cursele americane. Lucrări despre viruși și retrovirusuri de Gallo, Popovich și alții au apărut în 1984. Sănătatea publică americană a anunțat că Gallo și asociații săi au descoperit motiv posibil SIDA și a dezvoltat un test de sânge pentru acest virus. De asemenea, s-a prezis că un vaccin salvator va fi disponibil în cel mult doi ani. Legătura dintre SIDA și virusul imunodeficienței umane (HIV) nu mai era pusă la îndoială, ceea ce este destul de greu de explicat, deoarece HIV a fost izolat de doar 26 din cei 72 de pacienți ai lui Gallo, adică o treime (testele moderne dau aceleași rezultate) ."
Fiecare metodă de diagnostic de laborator este caracterizată de două concepte: sensibilitate (câte procente dintre pacienți sunt identificați) și specificitate (frecvența rezultatelor fals-pozitive). Sunt câteva metode de diagnostic de laborator al infecției cu HIV: - izolarea virusului
1. folosind o cultură de limfocite mononucleare (metoda culturală) - sensibilitatea acesteia este scăzută
2. PCR este una dintre cele mai sensibile și foarte specifice metode. - detectarea anticorpilor la aceasta 1. imunotest enzimatic 2. imunoblotting 3. imunofluorescență 4. radioimunoprecipitare 5. aglutinare sensibilitate și specificitate medie. - detectarea antigenelor virale este aceeași metodă ca și pentru detectarea anticorpilor împotriva virusului - insensibil, deoarece conținutul de antigene din materialul studiat nu este ridicat.
„În 1994, oficialii americani i-au recunoscut pe francezi drept descoperitori ai virusului și au primit, de asemenea, partea leului din redevențele pentru dezvoltarea testului american pentru anticorpi HIV. probleme evidente nerezolvate în înțelegerea mecanismului SIDA. De exemplu, cercetătoarea autoritară Eleni Eleopoulos și colegii ei consideră datele lui Gallo ca fiind cele mai bune în domeniul lor, dar nu le văd ca o dovadă a existenței HIV și a legăturii dintre acesta și SIDA. Koch și cimpanzeii împotriva Cu trei ani și jumătate înainte de anunțul victoriei iminente asupra SIDA, virologul american Peter Duesberg a explodat o bombă științifică: în „Viruses and Pathogens: Expectations and Reality”, el a raportat că majoritatea retrovirusurilor sunt inofensive, HIV este neutralizat de anticorpi imediat după infectare.”
HIV este parțial neutralizat de anticorpi, apoi se modifică și anticorpii nu pot ajunge la el.
„El a subliniat date foarte sigure că există atât de puțin virus în sângele pacienților HIV pozitivi și al celor care mor de SIDA, încât este puțin probabil să provoace un rău semnificativ.”
Dar pacienții seropozitivi nu mor din cauza SIDA sau a infecției cu HIV. Ei mor din cauza adaosului unei infecții secundare, din cauza bolilor tumorale care apar ca urmare a eșecului sistemului imunitar.
"Pentru susținătorii teoriei HIV, o astfel de „încărcătură virală mică" a devenit o piatră de poticnire. Nimeni, nici măcar Gallo, nu a putut-o conecta cu un agent patogen care distruge imunitatea bărbaților gay. Aceste întrebări puse de Duesberg erau atât de contrare Opiniile lui Gallo că a refuzat să le răspundă. Și „Din anumite motive, toate întâlnirile în care se discuta despre munca incomodă a oponentului au început să se desfășoare într-o atmosferă de strict secret. Duesberg insistă că infecția cu HIV nu corespunde postulatului principal al 19-lea. bacteriologul secolului Robert Koch: microbul nu este prezent în toate cazurile de boală”.
Motive pentru aceasta:
1. Nu sunt folosite metode 100% sensibile și specifice pentru a diagnostica infecția cu HIV. Fiecare metodă de diagnosticare are propria sa limitare în sensibilitate. Cea mai sensibilă metodă este reacția în lanț a polimerazei (sensibilitate aproximativ 95%). Alte metode au sensibilitate mai mică.
2. Nu toate cazurile de SIDA sunt cauzate de HIV. În plus, diagnosticul de infecție cu HIV nu se face pur și simplu. Dacă rezultatul unui test de laborator este discutabil, acesta este refăcut și nu i se spune pacientului că este infectat cu HIV.
„În ultimul deceniu”, subliniază Duesberg, „în timp ce cinci milioane de medici au tratat și examinat mai mult de patru sute de mii de pacienți cu SIDA, în literatura medicală nu a fost descris niciun caz de medic infectat de la un pacient... SIDA nu este o boală infecțioasă.” La fel este și cu animalele: „Toți cei 150 de cimpanzei cărora li s-a dat HIV în urmă cu nouă ani sunt încă sănătoși”.
Nu știu dacă HIV este periculos pentru maimuțe, dar SIV este periculos pentru ele. Nu știu cu ce li s-a injectat cimpanzeii. Referitor la medici. Un pacient cu SIDA (infectat cu HIV) îl infectează pe altul? Din câte știu eu, da. Si in ceea ce priveste infectarea personalului... in primul rand sunt masuri speciale de siguranta (doua manusi la maini, etc.), dar nimeni nu vrea sa se infecteze asa... in al doilea rand, poate au fost, dar despre ei Ei nu a strigat prea mult... Asta nu este încă un fapt. În 1988, în spitalul republican de copii din orașul Elista, din cauza neglijenței penale (din cauza sistemelor de picurare sterile), șaptezeci și trei de copii - de la sugari la adolescenți - au fost infectați cu virusul imunodeficienței umane. HIV a trecut de la sugari la treisprezece mame care alăptează. În total, optzeci și șase de persoane au fost rănite. Nu prostituate. Nu homosexuali. Nu dependenți de droguri. Și SIDA nu este o boală infecțioasă?
„În 1992, Duesberg trece de la virusul imunodeficienței direct la SIDA. Consideră că HIV este un virus pasager existent, dar inert, inofensiv, asociat cu SIDA doar în anumite condiții, mai exact, cu utilizarea de medicamente și substanțe chimice (inclusiv cele prescrise. de către un medic).Luc Montagnier a decis, de asemenea, să analizeze rolul HIV în formarea SIDA.Dacă în 1984 a scris că toate datele indică în mod clar virusul ca fiind cauza SIDA, atunci în 1985 a vorbit cu totul altfel: „Acest sindrom apare la o minoritate de persoane infectate care au avut antecedente de infecții, a existat... imunosupresie”.
Așa că, în doar un an, unul dintre descoperitorii HIV și-a abandonat convingerile. Stresul oxidativ Eleni Papadopoulos-Eleopoulos a început să cerceteze SIDA în 1981, iar până în 1986 a finalizat un studiu cuprinzător în care, pas cu pas, a distrus întreaga teorie modernă a infecției cu HIV. Ea a dezvoltat o teorie alternativă, non-virală, care a inclus ipoteza lui Duesberg și a propus un tratament non-toxic și relativ ieftin. Ea a observat, de asemenea, o legătură între diferitele grupuri de risc. Celulele homosexualilor, dependenților de droguri și hemofililor sunt expuse constant la influențe chimice sub formă de spermatozoizi, nitriți, medicamente și o proteină specială de îngroșare a sângelui (prescrisă hemofililor).
Toți aceștia sunt oxidanți celulari. În opinia ei, stresul oxidativ provoacă SIDA. Teoria lui Eleopoulos despre stresul oxidativ a prezis cu exactitate pierderea aparentă a celulelor T-4, riscul crescut de sex anal pasiv pentru bărbați și femei și îmbunătățirea pacienților cu antioxidanți. Toate aceste previziuni au fost deja confirmate. Stresul oxidativ a fost descris în multe feluri lucrări științifice. Chiar și Luc Montagnier a publicat anul trecut o carte de 600 de pagini despre rolul proceselor oxidative în dezvoltarea cancerului, a îmbătrânirii și a SIDA. Mulți experți au început să se îndoiască de faptul că virusul ucide celulele sistemului imunitar și provoacă SIDA. Eleopoulos a demonstrat în mod convingător că SIDA provoacă apariția unor particule asemănătoare retrovirusului în organism și nu invers.”
Ceea ce este corect este că odată cu dezvoltarea infecției cu HIV, atunci când apar simptome de imunodeficiență, există mai multe particule virale, deoarece sistemul imunitar nu are timp să facă față acestor particule virale (la urma urmei, este în DEFICIT). Răspunsul imun la infecția cu HIV este inadecvat, deoarece virusul este foarte variabil. De îndată ce organismul produce anticorpi împotriva virusului, virusul din organism pare să scadă, este mai puțin, deoarece virusul s-a schimbat deja... iar acești anticorpi nu mai acționează asupra virusului.
Ceea ce este greșit este că: particulele virale apar în organism după dezvoltarea SIDA. Apar chiar înainte de dezvoltarea imunodeficienței!!!, adică cauza imunodeficienței este virusul, și nu invers! Pentru alte virusuri, această opinie a lui Eleopoulos poate fi confirmată, de exemplu, pentru virusurile oncogene.
„Eminenții virologi Weiss și Temin sunt de acord cu acest lucru. Cu toate acestea, în ciuda tuturor inconsecvențelor evidente, viziunea ortodoxă asupra SIDA prevalează. Creșterea și căderea terapiei anti-HIV Pentru a discuta despre tehnica terapiei cu azidotimidină (AZT) și multe alte abordări antivirale pentru tratament, avem nevoie de un alt articol. Este suficient să remarcăm că nu există dovezi științifice că aceste medicamente ucid HIV și vindecă SIDA. Mai mult decât atât, există dovezi ale daunelor lor."
Medicamentele existente în prezent reduc replicarea, adică înmulțirea virusului, dar nu-l omoară. Există efecte secundare, dar aspecte pozitive, dupa parerea mea, mai mult.
„În 1994, a fost realizat un studiu care a arătat că diferite versiuni ale terapiei cu AZT nu erau doar ineficiente, ci și periculoase. Din 1.749 de persoane infectate cu HIV (fără simptome de SIDA) care au fost tratate. diferite variante Terapia AZT, 347 de persoane au murit. Acest lucru depășește rezultatele tuturor experimentelor clinice cunoscute cu purtători de HIV care nu prezentau simptome de SIDA sau tocmai începuseră să le dezvolte. Dr. Donald Abrams, profesor de medicină din San Francisco și director al programului SIDA, spune: „Am văzut mulți oameni care au refuzat orice tratament antiviral... I-am urmărit încă de la începutul bolii... Au făcut deja ultima lor călătorie, toți prietenii mei care au urmat terapie antivirală și au murit”. "Chiar și o cunoaștere superficială a literaturii de farmacologie indică faptul că AZT nu poate fi considerat un medicament anti-HIV: este toxic pentru toate celulele. Dacă există un lucru pe care bolnavii de SIDA încă vii îl au în comun, este refuzul tratamentului antiviral. metode.” .
O cunoaștere superficială cu MANUALUL DE FARMACOLOGIE indică faptul că medicamentele antivirale sunt specifice (acționează asupra unor enzime virale specifice, ținte): nevirapina și delavirdina sunt inhibitori non-nucleozidici ai revers transcriptazei virale; saquinavir și ritonavir (precum indinavir, nelfinavir) inhibă o altă enzimă HIV - proteaza, foscarnet inhibă ADN polimeraza virală, didanozina și zalcitabina (precum azidotimidină, stavudina, lamivudina) sunt analogi nucleozinei. Enzime similare la oameni au o structură diferită, sau astfel de enzime nu există deloc.
„Dr. Michael Saag de la Universitatea din Alabama a încercat să vindece o mie de pacienți de SIDA. El folosește cele mai avansate tehnici, corporațiile farmaceutice sunt dornice să-și testeze cele mai noi medicamente în clinica sa. Într-un interviu recent, dr. Saag a spus: „Poate că ar trebui să anticipăm acum eșecul acelor tratamente pe care le folosim acum. Trebuie să fii pregătit pentru asta.” Despre pacienții săi pe moarte, el spune: „Nu mor de boala care era considerată în mod tradițional SIDA... Nu știu de ce, dar mor. Construim noi ipoteze, iar ele rămân ipoteze. Nu știm ce facem." Pe baza toxicității acestor medicamente, este puțin probabil ca cineva să le poată lua mai mult de câțiva ani. Și partea cea mai proastă este că nu există o strategie de tratament alternativă serioasă la orizont.
Expulzarea dizidenților Teoria HIV datorează o mare parte din longevitatea ei insolubilității majorității editorilor revistelor științifice medicale: ei pentru o lungă perioadă de timp a refuzat să atingă subiectul SIDA. Deci, dezbaterea pe această temă ajunge cu greu la urechile celor care sunt afectați în primul rând de ea - clinicienii și pacienții lor. De exemplu, editorul celei mai respectate reviste științifice Nature, John Maddox, a refuzat publicarea lui Duesberg, deoarece punctul său de vedere ar putea convinge mulți oameni infectați că infecția cu HIV în sine nu este un dezastru.
Oficialii de la a 10-a Conferință SIDA de la Berlin au confiscat permisul de presă al expertului olandez Robert Laarhoven și l-au amenințat cu expulzarea din țară pentru că a lăsat pe masa greșită copii ale jurnalului dizident Rethinking AIDS. Din 1986, revista Nature a respins toate lucrările lui Eleopoulos și ale colegilor săi fără nicio dovadă științifică, invocând doar lipsa de spațiu în jurnal. Profesorul John Kaldor, unul dintre „experții autorizați” din Australia în domeniul SIDA, admite condescendent că oponenții abordării tradiționale a bolii „își piperează descrierile cu pepite de fapte”. Cu toate acestea, argumentele bazate pe aceste „biți de fapte” și multe alte date rămân neconfirmate.
Mi-ar plăcea să comentez articolul în paragrafe, dar nu pot.
Motivul 2. Pot comenta un articol, dar prețul pentru comentariile mele este același cu articolul. Avem nevoie de fapte concrete. Pentru fiecare fapt trebuie să existe un antifact. Va fi necesar să se caute antifacte....
Puncte pozitive in articol:
1. Autorul are cu siguranță dreptate că SIDA nu se dezvoltă doar ca urmare a infecției cu HIV, deși nimeni nu pare să nege acest lucru. SIDA este un sindrom, ale cărui cauze pot fi foarte diferite.
2. Procesele oxidative din organism provoacă îmbătrânire și tulburări în funcționarea sistemului imunitar (multe lucrări științifice sunt dedicate acestui lucru), astfel, ca urmare a stresului, poate apărea o stare de imunodeficiență.
Puncte negative:
1. Autorul articolului (pentru a-l spune blând) subminează importanța infecției cu HIV în dezvoltarea SIDA. El vrea să ștergă toate cunoștințele dobândite despre infecția cu HIV și să construiască o nouă teorie a originii SIDA într-un loc nou. Noua teorie, mi se pare, nu poate decât să îl completeze pe cel vechi.
Imunodeficiența de astăzi este o boală destul de comună de la care nimeni nu este imun. Te poți infecta la orice vârstă dacă neglijezi măsurile preventive. Pentru a preveni dezvoltarea SIDA, este important să știți ce cauzează apariția acestuia.
Cauzele infecției cu HIV
Un retrovirus se poate răspândi printr-o populație în mai multe moduri. Cele mai frecvente motive HIV cele enumerate mai jos.

Aceste metode de transmitere a infecției sunt cele mai frecvente; infecția apare în aproape 100% din cazuri.
Cauze rare ale infecției cu HIV
 Virusul imunodeficienței umane poate fi transmis prin obiecte nesterile în timpul procedurilor medicale sau cosmetice. Această metodă de transmitere a imunodeficienței este posibilă, dar încă nu a fost dovedit niciun caz de infecție.
Virusul imunodeficienței umane poate fi transmis prin obiecte nesterile în timpul procedurilor medicale sau cosmetice. Această metodă de transmitere a imunodeficienței este posibilă, dar încă nu a fost dovedit niciun caz de infecție.
Infecția cu HIV poate fi cauzată de împărtășirea articolelor de igienă personală, cum ar fi aparatele de ras. În viața de zi cu zi, transmiterea virusului este imposibilă. Folosind aceleași vase, prosoape și haine, nu te poți infecta. Îmbrățișările, strângerile de mână și săruturile sunt, de asemenea, sigure. Saliva conține o cantitate mică de virus, dar aceasta nu este suficientă pentru a transmite patologia.
Există și cazuri de infecție specială cu SIDA, motivele unui astfel de act nu sunt motivate de nimic. Un trecător la întâmplare poate înțepa un ac sau poate lăsa o lamă cu sânge în mânerul ușii sau balustrada pentru a infecta intenționat alți oameni. Acest tip de infecție este puțin probabil, deoarece virusul moare aproape imediat în aer liber. Chiar dacă pe ac există sânge proaspăt, virusul pe care îl conține nu este suficient pentru a transmite boala.
Din ce în ce mai mulți oameni mor din cauza acestei boli. Motivele răspândirii SIDA sunt diferite, unii află despre boală târziu, alții nu doresc să urmeze terapie și, prin urmare, accelerează debutul morții. Din păcate, există comunități întregi de oameni care neagă însăși prezența bolii cu virusul imunodeficienței umane, comentând-o ca pe un mit. Astfel de oameni nu numai că nu vor să fie tratați, ci și îi convin pe alții să refuze terapia, susținând că este ceea ce îi va ucide. Acești oameni sunt, de asemenea, cauza HIV la mulți alți pacienți; ei neagă boala și nu cred că îi pot infecta pe alții dacă nu își dezvăluie diagnosticul și fac sex fără prezervativ.
După ce ați aflat despre diagnostic, ar trebui să studiați cu atenție materialele despre dezvoltarea bolii, să nu refuzați testele pentru încărcătura virală, să luați terapie și, cel mai important, să nu vă pierdeți încrederea în tine. Mulți oameni renunță atunci când află că boala este incurabilă, dar terapia antiviral modernă poate opri dezvoltarea infecției pentru mulți ani. Astfel, persoanele infectate pot trăi o viață plină, care durează decenii. Refuzul asistenței medicale - principal cauza HIV.
De ce oamenii fac HIV? Retrovirusul slăbește sistemul imunitar uman, împiedicând astfel organismul să lupte împotriva virușilor și bacteriilor. Și chiar și cea mai inofensivă răceală se poate transforma într-o boală gravă cu consecințe periculoase.
Cum poți evita să te infectezi cu virusul imunodeficienței umane?
Nu puteți să vă infectați cu virusul prin mușcăturile insectelor suge de sânge, cum ar fi țânțarii, ploșnițele și căpușele. Ei pot purta multe boli, dar nu HIV, deoarece agentul patogen din corpul lor moare pur și simplu din cauza temperaturii scăzute. Temperatura optima pentru viața virusului - de la 20 la 56 de grade, la cel mai scăzut sau cel mai înalt moare.
Simptome Infecțiile cu HIV pot fi diferite. Patologia nu se manifestă imediat; virusul are o perioadă de incubație în primele trei luni, când pare să prindă rădăcini în organism. După trei luni, pot fi observate unul sau mai multe simptome.
 Ferestre din plastic si aluminiu de la producator
Ferestre din plastic si aluminiu de la producator Rochie realizată din sticle de plastic haine de plastic DIY
Rochie realizată din sticle de plastic haine de plastic DIY Meșteșuguri DIY din materiale improvizate acasă
Meșteșuguri DIY din materiale improvizate acasă